Indice
1. Che cos’è la scarlattina?
2. Come si manifesta la scarlattina?
3. Come si fa la diagnosi di scarlattina?
4. Quali possono essere le complicanze della scarlattina?
5. Come si cura la scarlattina?
6. Come prevenire la scarlattina?
1. Che cos’è la scarlattina?
La scarlattina è una malattia infettiva acuta causata dal batterio Streptococcus pyogenes, il più noto tra gli streptococchi del gruppo A. Questo batterio produce una tossina che provoca un’eruzione cutanea dal caratteristico colore scarlatto (rosso vivo), segno distintivo della malattia.
La scarlattina colpisce prevalentemente i bambini, ma può interessare anche gli adulti.
2. Come si manifesta la scarlattina?
La scarlattina si manifesta con una serie di sintomi caratteristici:
- Mal di gola: il primo sintomo spesso è un mal di gola intenso, che può essere accompagnato da difficoltà a deglutire
- Febbre: in genere la scarlattina si manifesta con febbre alta, superiore ai 38,3°C, e può essere accompagnata da brividi
- Malessere generale: i pazienti possono avvertire un senso di malessere, debolezza e stanchezza
- Eruzione cutanea: l’eruzione caratteristica della scarlattina inizia solitamente 12-48 ore dopo l’insorgenza dei sintomi iniziali. È di colore rosso vivo e può sembrare una scottatura solare con una sensazione ruvida al tatto, simile alla carta vetrata. Inizia spesso sul petto e sull’addome, poi si diffonde ad altre parti del corpo come il collo, le braccia e le gambe. Solitamente non colpisce il viso, ma la pelle intorno alla bocca può apparire pallida (segno di Filatov). Dopo circa 4-5 giorni, l’eruzione cutanea inizia a sbiadire e la pelle può iniziare a desquamarsi
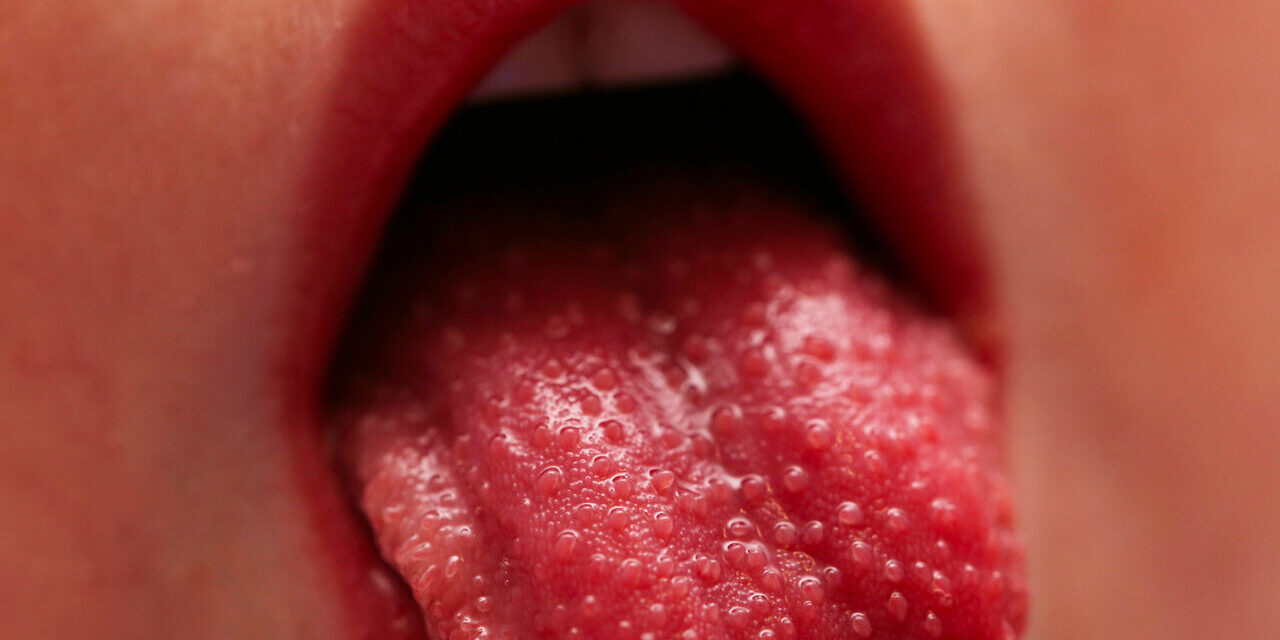
- Lingua a fragola: la lingua può apparire bianca con puntini rossi all’inizio (lingua bianca), per poi diventare completamente rossa e bitorzoluta (lingua a fragola) nel giro di qualche giorno
- Rossore al viso: le guance possono apparire arrossate, con una caratteristica pallidezza intorno alla bocca
- Mal di testa: spesso è presente anche il mal di testa, che può essere piuttosto intenso
- Dolori addominali: possono verificarsi anche dolori addominali, specialmente nei bambini
- Nausea e vomito: alcuni pazienti possono sperimentare sintomi gastrointestinali
- Linfonodi ingrossati: i linfonodi del collo possono essere ingrossati e dolenti al tatto.
3. Come si fa la diagnosi di scarlattina?
La diagnosi di scarlattina si basa su una combinazione tra valutazione clinica e test di laboratorio. Ecco i passaggi tipici per diagnosticare la scarlattina:
- Valutazione clinica: il medico inizierà con un’anamnesi e un esame fisico. Durante questo processo, cercherà i segni e sintomi caratteristici della scarlattina
- Tampone faringeo: per confermare la diagnosi, può essere eseguito un tampone faringeo
- Esami del sangue: in alcuni casi, possono essere utili esami del sangue come l’emocromo, gli indici di infiammazione come la proteina C reattiva (PCR) e il titolo antistreptolisinico per valutare l’esistenza di un’infezione streptococcica recente.
Nel caso in cui la diagnosi è dubbia, il medico può considerare altre condizioni che presentano sintomi simili come la rosolia, il morbillo, la mononucleosi infettiva o una reazione allergica.
4. Quali possono essere le complicanze della scarlattina?
Se non trattata adeguatamente, la scarlattina può portare ad una serie di complicanze, alcune delle quali possono essere gravi:
- Otite media: infezione dell’orecchio medio, che può causare dolore e perdita temporanea dell’udito
- Sinusite: infezione dei seni paranasali, che può causare dolore facciale e congestione
- Ascessi peritonsillari: raccolte di pus vicino alle tonsille, che possono causare dolore intenso e difficoltà a deglutire
- Polmonite: infezione dei polmoni che può portare a tosse, febbre, difficoltà respiratorie e dolore toracico
- Meningite: infiammazione delle membrane che avvolgono il cervello e il midollo spinale, che può causare sintomi gravi come febbre alta, mal di testa, rigidità del collo e confusione
- Febbre reumatica: malattia infiammatoria che può svilupparsi settimane dopo l’infezione streptococcica non trattata. Colpisce le articolazioni, il cuore, la pelle e il sistema nervoso. I sintomi includono dolore articolare, noduli sottocutanei, eruzione cutanea e, nei casi gravi, cardite (infiammazione del cuore) che può danneggiare le valvole cardiache
- Glomerulonefrite post-streptococcica: infiammazione dei glomeruli nei reni, che può causare sangue nelle urine (ematuria), gonfiore (edema), pressione alta (ipertensione) e ridotta produzione di urina
- Artrite reattiva: infiammazione delle articolazioni che può svilupparsi dopo un’infezione streptococcica
- Sindrome da shock tossico streptococcico (STSS): condizione rara ma potenzialmente letale, causata dalle tossine prodotte dallo streptococco, che può portare a febbre alta, bassa pressione sanguigna (shock), insufficienza multi-organo e rash cutaneo
- Fascite necrotizzante: un’infezione grave e rapida dei tessuti molli che richiede un trattamento immediato con antibiotici potenti e, spesso, intervento chirurgico.
5. Come si cura la scarlattina?
Il trattamento della scarlattina si avvale di una combinazione di terapie che mirano a eliminare l’infezione batterica e ad alleviare i sintomi. Il trattamento principale per la scarlattina prevede l’uso di antibiotici, fondamentali per eliminare l’infezione causata dal batterio Streptococcus pyogenes. I principali antibiotici utilizzati sono:
- Penicillina: rappresenta l’antibiotico di prima scelta. Può essere somministrata per via orale o tramite iniezioni intramuscolari
- Amoxicillina: è un’alternativa alla penicillina, spesso preferita per via della sua somministrazione più facile e del gusto più accettabile per i bambini
- Eritromicina o clindamicina: vengono utilizzate per i pazienti allergici alla penicillina.
È essenziale completare l’intero ciclo di antibiotici prescritto, generalmente di 10 giorni, anche se i sintomi migliorano prima. Ciò aiuta a prevenire recidive e complicazioni.
Oltre alla terapia antibiotica, per alleviare i sintomi, possono essere utili:
- Paracetamolo o ibuprofene: sono utilizzati per ridurre la febbre e alleviare il mal di gola e i dolori muscolari
- Riposo: è importante riposare a sufficienza per aiutare il corpo a combattere l’infezione
- Idratazione: è necessario bere molti liquidi, per mantenere l’idratazione e lenire il mal di gola
- Umidificatore: l’uso di un umidificatore può aiutare a mantenere l’aria umida e ad alleviare il mal di gola.
Infine, è importante anche una visita di controllo finale, per assicurarsi che l’infezione sia stata completamente debellata e per monitorare eventuali segni di complicanze.
6. Come prevenire la scarlattina?
La prevenzione della scarlattina si basa principalmente su misure igieniche che riducono la trasmissione dell’infezione da streptococco di gruppo A:
- Igiene delle mani: è opportuno lavarsi frequentemente le mani con acqua e sapone, soprattutto dopo aver tossito o starnutito, dopo essere andati in bagno e prima di mangiare
- Uso di disinfettanti: è necessario utilizzare disinfettanti a base di alcool, quando l’acqua e il sapone non sono disponibili
- Igiene respiratoria: occorre coprire bocca e naso con un fazzoletto o con il gomito (non con le mani), quando si tossisce o starnutisce
- Smaltimento dei fazzoletti: è necessario gettare immediatamente i fazzoletti usati in un cestino chiuso e lavarsi le mani subito dopo
- Contatto con persone infette: occorre evitare il contatto stretto con persone che hanno un’infezione streptococcica, fino a quando non hanno completato almeno 24 ore di trattamento antibiotico
- Condivisione di oggetti personali: è necessario evitare di condividere utensili, bicchieri, asciugamani o altri oggetti personali con persone infette
- Ambiente domestico e scolastico: è necessario pulire e disinfettare regolarmente le superfici toccate frequentemente a casa e a scuola, come maniglie delle porte, interruttori della luce e giocattoli
- Ventilazione: è opportuno mantenere una buona ventilazione negli ambienti interni, per ridurre la concentrazione di batteri nell’aria
Infine è bene sapere che attualmente non esiste un vaccino contro lo Streptococcus pyogenes, ma la ricerca è in corso.
Le informazioni contenute nel Sito hanno esclusivamente scopo informativo, possono essere modificate o rimosse in qualsiasi momento, non possono in nessun caso sostituire una diagnosi o la prescrizione di un trattamento. Si raccomanda di chiedere sempre il parere del proprio medico curante e/o di specialisti riguardo qualsiasi indicazione riportata. Se si hanno dubbi o quesiti sull’uso di un medicinale o di un integratore è necessario consultare il medico o il farmacista.